肝素引起的血小板低下 (heparin-induced thrombocytopenia; HIT) 是肝素惡名昭彰的副作用,但...為什麼呢?
請看我們的大圖↓↓↓
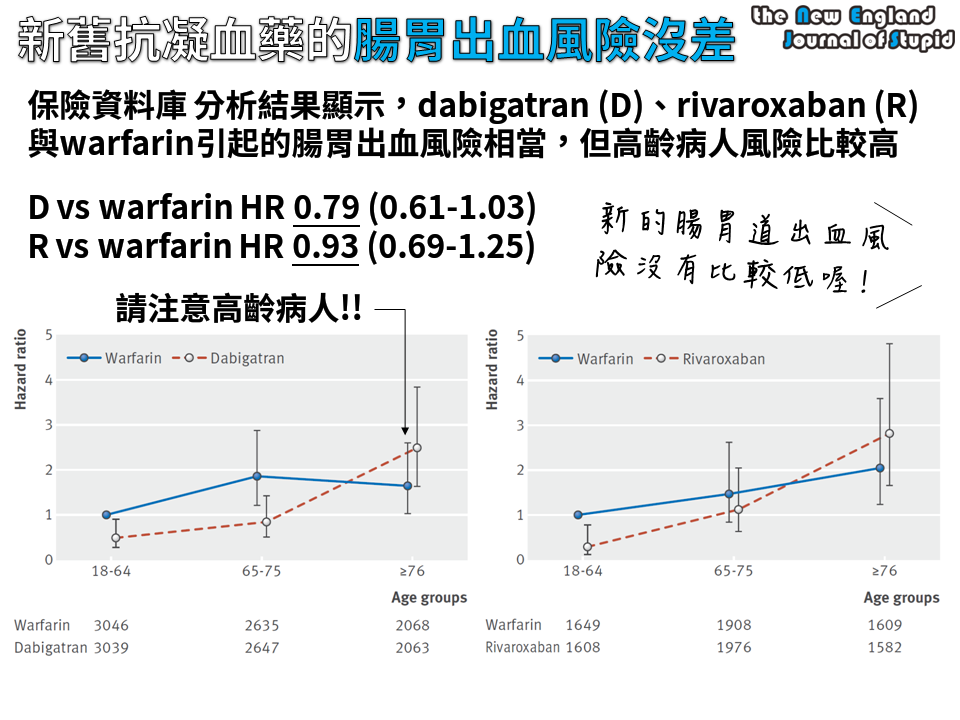
▲致病機轉:
(1) 血小板在活化情況下會釋放出關鍵物質PF4 (platelet factor 4)
(2) 免疫球蛋白 (IgG) 會跟PF4結合
(3) 肝素也會跟PF4結合 (他好紅)
(4) PF4、肝素、IgG的複合物一家團圓,除繼續活化血小
★所以,HIT,跟一般血小板低下不一樣,是以"栓塞"
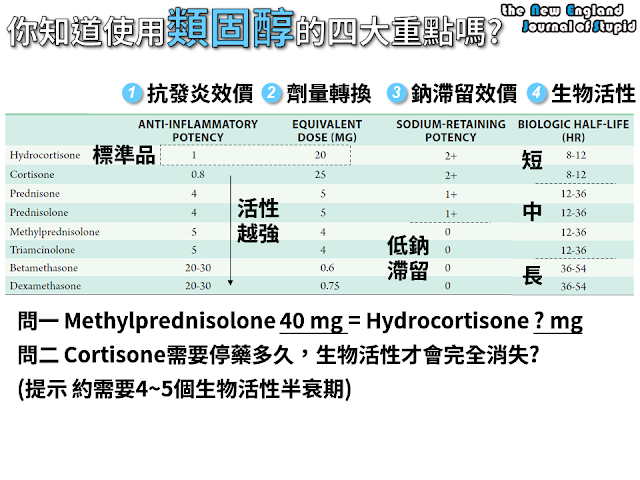
▲臨床診斷:
使用肝素 (或低分子量肝素)期間,血小板數目下降超過一半以上,
臨床上有兩種分數用來臨床診斷HIT,分別是"4T分數
各有優缺點,4T分數的一致性普普,意思是你我可能評的
有關4T分數,請看我最愛用的MD+ CALC→http://www.mdcalc.com/
請看我們的大圖↓↓↓
▲致病機轉:
(1) 血小板在活化情況下會釋放出關鍵物質PF4 (platelet factor 4)
(2) 免疫球蛋白 (IgG) 會跟PF4結合
(3) 肝素也會跟PF4結合 (他好紅)
(4) PF4、肝素、IgG的複合物一家團圓,除繼續活化血小
★所以,HIT,跟一般血小板低下不一樣,是以"栓塞"
▲臨床診斷:
使用肝素 (或低分子量肝素)期間,血小板數目下降超過一半以上,
臨床上有兩種分數用來臨床診斷HIT,分別是"4T分數
各有優缺點,4T分數的一致性普普,意思是你我可能評的
有關4T分數,請看我最愛用的MD+ CALC→http://www.mdcalc.com/